<日本歯内療法学会 ニュースレターvol.4>意外に多い「大人の虫歯」に潜むリスクとは?
6月4日~6月10日は「歯と口の健康週間」 セルフケアと定期的な歯科受診で歯の健康促進を
一般社団法人 日本歯内療法学会(所在地:東京都豊島区、理事長:阿南 壽)より、6月4日~6月10日の「歯と口の健康週間」に合わせて、「大人の虫歯」に関する情報や、適切なケア・治療のためのポイントについてお知らせいたします。
「大人の虫歯」にならないためには、正しい歯磨きや食生活に加え、確かな知識や技術を持つ歯科医師による定期的な検診が必要です。日本歯内療法学会は、患者さんや生活者が適切な歯科医院や歯科医師を選択できるよう、情報発信を通じ、患者さんや生活者の口腔健康の維持に貢献してまいります。
=================================================================
【サマリー】
①知らない間に進行していることも…注意したい「大人の虫歯」とは?
・ 虫歯は子どもに多いと思われがちだが、大人にも多い歯の疾患で、近年では増加傾向にもある。
・大人の虫歯は「痛みがでにくい」「じわじわ進む」という特徴があり、自覚症状状がないまま進行し、気づいたときには悪化してしまっているというケースが多い。
②大人だからこそなりやすい虫歯の特徴と、その影響
・大人の虫歯には、一般的に虫歯になりやすいと言われている歯の溝・歯と歯の間・歯と歯肉の境目だけではなく、加齢によって歯肉が下がって露出した歯根や、以前虫歯治療をして詰め物をした歯などに、リスクが潜んでいる。
・悪化した歯の治療には、時間や費用がかかるだけではなく、最悪の場合神経を抜くことにもなりかねない。また、虫歯を放置したままにすると、口内で細菌が増加し、全身的な疾患や体調不良を引き起こしやすくなるなどの影響が発生する。
③セルフケアと歯科受診で虫歯リスクを低減する
・自分でできる虫歯予防は「歯磨き」と「食生活の見直し」。食事の際にはよく噛んで食べ、食事の後にはしっかり歯を磨き歯垢を除去し、虫歯予防をすることが大切。
・セルフケアに加え、定期的な歯科受診により、虫歯の予防や早期発見に繋げることができる。
④歯の健康を長く保つためには?歯内療法学会専門医によるアドバイス
・「セルケア」と「歯科受診」が歯の健康を保つための最大のコツ。特に、大人の虫歯は自覚症状がなく発見が遅れがちになるため、早期発見と虫歯予防のために歯科の定期受診が重要になる。特に、「かかりつけ歯科医」を持つことを推奨する。
・治療せず、放置したままの虫歯は神経を犯す危険もある。その場合には、出来るだけ神経を活かしたまま機能させるように努める「歯内療法」の専門医を受診するのが好ましい。
=================================================================
【詳細】
①知らない間に進行していることも…注意したい「大人の虫歯」とは?
■子どもだけではない、意外に多い「大人の虫歯」
虫歯は子どもに多いものだと思われていますが、実は大人にも多いことがわかっています。厚生労働省が2016年に実施した「歯科疾患実態調査」※によると、5歳以上10歳未満で虫歯のある人の割合は10%を下回りましたが、25歳以上85歳未満では80%と高く、特に35歳以上55歳未満では100%に近い割合となりました。さらに、5歳以上35歳未満の方の虫歯の数は2011年よりも減少傾向にありましたが、35歳以上では増加傾向にあり、大人の虫歯は増えていることもわかります。
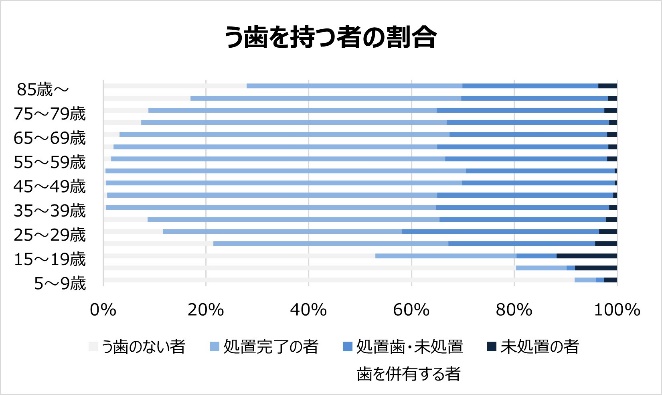
※厚生労働省「平成28年歯科疾患実態調査」 https://www.mhlw.go.jp/toukei/list/dl/62-28-01.pdf
■痛みがでにくく、じわじわ進む…大人の虫歯の落とし穴
大人の虫歯の特徴として、「痛みがでにくい」「じわじわ進む」という点が挙げられます。子どもの虫歯は痛みが出やすいため、痛くなったらすぐ歯医者に行き、治療する場合がほとんどです。一方、大人の歯は痛みが出にくく、自覚症状がないため治療が遅れがちになり、気づいたときには悪化してしまっている…というケースが多いです。
また、厚生労働省と日本歯科医師会が推進する「8020運動」の成果から、歯の残存数が上がったことが、結果として虫歯の本数が引き上げられていることも要因として考えられます。
②大人だからこそなりやすい虫歯の特徴と、その影響
■思い当たる人は要注意、虫歯になりやすい人の傾向
虫歯は、歯垢に含まれる虫歯菌が酸を出し、歯の表面のエナメル質を溶かすことで発生します。そのため、歯の溝・歯と歯の間・歯と歯肉の境目など、歯垢が溜まりやすい箇所は虫歯になりやすいですが、さらに大人の場合は、次のような箇所が虫歯になりやすい傾向があります。
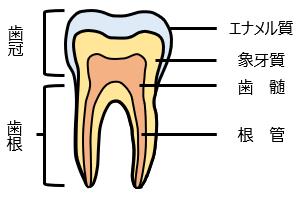
・歯肉が下がって露出した歯の根
加齢や歯周病などにより歯肉が下がり、露出した歯の根に歯垢が付着しやすくなります。本来、歯茎で覆われているはずの歯の根の表面はエナメル質に覆われておらず、虫歯が発生しやすく、さらに進行も早い傾向にあります。
・以前虫歯を治療した歯
大人は過去の虫歯治療で詰め物をしている歯が多く、歯と詰め物に段差ができた場合や詰め物の下に虫歯菌が残っている場合、時間を経て虫歯が進行するケースがあります。また、神経を抜いた歯の場合には、痛みを感じないためさらに発見が遅れてしまうことがあります。
その他、唾液の減少といった加齢による身体機能の変化、喫煙・飲酒などの生活スタイルも、虫歯のなりやすさを左右する要因として考えられています。
■悪化した虫歯が及ぼす様々な影響
前述のように、大人の虫歯は痛みがでにくくじわじわ進むため、歯に大きな穴が開くなどの自覚症状で本人が気づいたときには虫歯がかなり進行してしまっている場合が多く、悪化した虫歯の治療には多くの時間や費用がかかってしまいます。進行具合によっては虫歯菌が神経(歯髄)に到達してしまうことがあり、最悪の場合には神経を抜くことになりかねません。神経は歯に水分や栄養を届ける役割を担っているため、神経がない歯は脆くなってしまいます。歯の神経を抜く必要がある場合には、しっかりとした根の治療が必要な所以です。
また、口内環境は全身の健康に大きく作用するため、虫歯を放置したままにすると全身疾患や体調不良を引き起こしやすくなり、結果として生活のパフォーマンスが低下するといった影響が発生します。
③セルフケアと歯科受診で虫歯リスクを低減する
■虫歯予防の基本
虫歯予防は、「虫歯菌を減らすこと」「虫歯菌の活動を抑えること」「歯を丈夫にすること」の3つを正しく行うことが重要です。その中で、自分でできるケアとして「歯磨き」と「食生活の見直し」のポイントをご紹介いたします。
・歯磨き
歯磨きの目的は、歯の表面に付着した歯垢を歯ブラシで除去することにあります。正しい磨き方としては、歯ブラシの毛先を歯の表面に直角に当て、歯ブラシが歯肉にも触れるようにします。水平に小刻みに動かしながら、奥歯、前歯、そして歯の裏まで、すべての歯を丁寧に磨きます。このような磨き方(スクラビング法)が歯垢を最も効率的に除去することができますが、歯と歯の間の歯垢全てを取り除くことはできません。
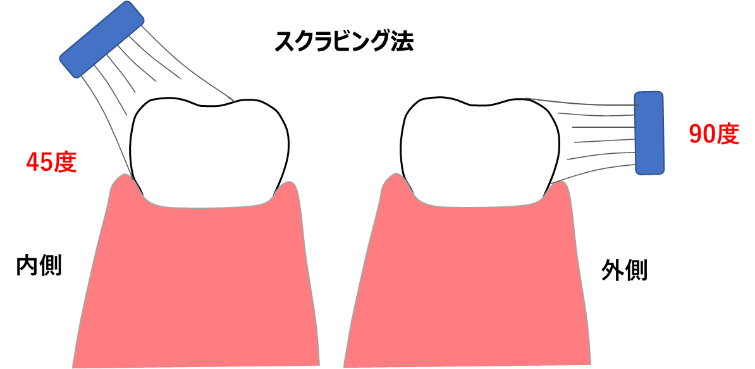
歯と歯の間の掃除には、デンタルフロスや歯間ブラシも有効ですので、歯ブラシと併用しながら、歯の掃除をすることをお勧めいたします。砂糖が含まれていなくても、食事には虫歯菌の餌となる糖分が含まれています。フッ素含有の歯磨き粉を適度に使用して、1日数回はすべての歯のすべての表面を徹底的に磨くことが重要です。
・食生活
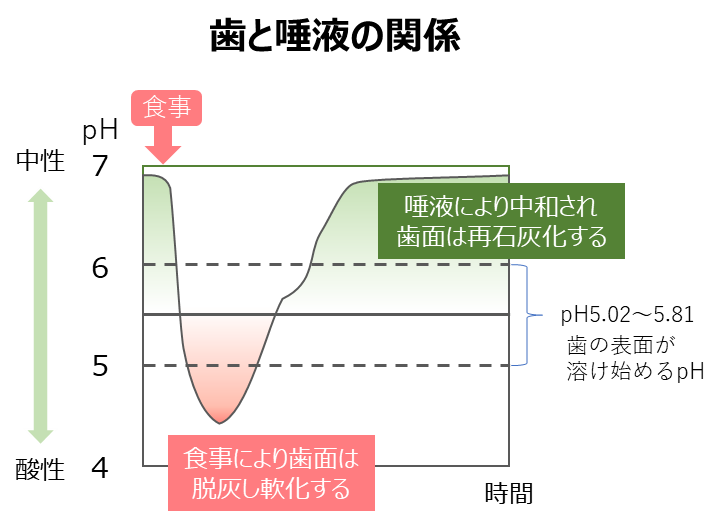
歯磨きの他、口内の汚れを洗い流すのに有効なのは「唾液」です。唾液をたくさん出すには、食事の際によく噛むことが大切です。また、食べ物が口の中で噛み砕かれている際にも歯の表面の汚れは取り除かれているため、よく噛んで食べることが虫歯予防に繋がります。「よく噛む」という点で、ガムを噛むことは虫歯予防に効果がありますが、ガム選びには注意が必要です。砂糖が入っているガムだと虫歯菌が酸を作ることに繋がるため、砂糖ではなくキシリトールなどが使われたガムを選びましょう。
また、間食にも注意が必要です。長時間かけてだらだら食べ続けると、口内では常に虫歯菌が酸を作り続けていることになり、虫歯の原因となります。時間を決めて規則正しく間食を楽しむ、食べたら歯磨きをするといった習慣を心掛けましょう。
■自分ではできないケアや虫歯の早期発見のためには、定期的な歯科受診を
セルフケアの他、定期的に歯科検診を受けることも必要です。虫歯は、歯と歯の間など、自分では直接見えないところにできやすいため、医師に診てもらい、虫歯をチェックしてもらうことが大切です。また、フッ素の塗布、ブラッシング指導、歯石の除去などをしてもらうことも、虫歯や歯科疾患の予防に繋がります。
歯科に行く頻度としては、3~6か月に一度は行くようにすることで、虫歯の予防や早期発見をすることができます。
④歯の健康を長く保つためには?歯内療法学会専門医によるアドバイス
■歯や虫歯にまるわる素朴な疑問を、歯内療法学会専門医が回答
歯内療法は、歯の治療に関する専門分野のひとつで、できるだけ歯を抜かずに治療することを目的としています。「根の治療」「神経を抜く」と言われる治療は歯内療法の範囲で、特に歯の根の深くにアプローチする治療を「根管治療」と言いますが、歯を残すために虫歯が神経に到達しないように早期に対応するのも歯内療法の範囲です。そんな歯内療法を得意とする歯内療法学会専門医が、歯や虫歯に関する素朴な疑問に答えていきます。
■歯内療法専門医のコメント
日本歯内療法学会 副理事長・佐久間歯科医院 院長 佐久間 克哉

【略歴】
1982年神奈川歯科大学卒業。歯学博士。 昭和大学客員教授、2003年~2017年総合診療歯科学講座、2018年~歯科放射線学講座。日本歯科医学会評議員。
【所属学会】
日本歯内療法学会 専門医・日本顎咬合学会 認定医・日本歯科放射線学会 会員・日本臨床歯周療法集談会 会員
・冷たい水でのうがいや、冷たいものを食べたときに歯がしみたら虫歯なのか?
虫歯とは限りません。“知覚過敏”も冷水うがいや冷たいものを食べたときに歯がしみる症状を呈します。また歯ブラシでこすったときにもしみることがあります。虫歯との違いは、虫歯が進行した場合は、何も刺激するものがなくても痛んでくることです。これを自発痛と言い、知覚過敏は自発痛を呈しません。
・マスク着用時に口臭が気になったら、虫歯を疑った方がいいのか?
虫歯とは限りません。長時間のマスク着用は自分の呼気が充満するため、日頃感じない口臭を感じることもあります。
ただ、虫歯の穴が細菌の繁殖場所のため、多数歯に虫歯がある場合、口臭を感じることがあります。歯周病のある方も同じです。口臭は口腔内細菌の「総数」によるため、口内が不潔だと虫歯や歯周病の罹患に関わらず口臭を感じます。その他、口呼吸により唾液が減少し、口が乾く状態が続いても細菌が繁殖するため口臭が気になることもあります。また、ストレスも唾液が減る原因です。
・コロナ禍が続くが、感染対策のために、歯科の受診は控えた方がいいのか?
新型コロナやインフルエンザは口が感染経路として確認されており、口内の細菌を制御することが発症と重症化を防ぐポイントとなります。「口内の細菌の制御」とは、定期的な口内の管理に他なりません。半年以上管理を受けていない方はぜひ受診をおすすめいたします。特に、いつも診ており個人の健康状態を把握している、いわゆる「かかりつけ歯科医」を持つことをおすすめいたします。
・虫歯の治療で「歯の神経を抜いた方がいい」と言われたが、神経を抜くことのデメリットは?
虫歯治療で「神経を抜いたほうがいい」という場面はありません。やむを得ず神経を抜くことはありますが、できるだけ神経を取らなくて済む処置を検討すべきと考えます。
歯髄(歯の神経や血管)は虫歯菌の侵入を防御したり、血管を通して栄養を運んだりします。神経を取ってしまった歯は栄養供給がなくなり、脆くなり破折の原因となります。感染防御機構もなくなり再感染しやすくなります。噛む力も生きている歯と比べると6割位に落ちます。
すでに歯髄まで細菌感染が認められ化膿している場合は、やむを得ず歯髄を取ることになります。
・以前、虫歯治療をした歯が痛み、再治療をした。なぜ再治療が起こるのか?
虫歯の再治療は詰め物の精度の問題と、感染歯質の取り残し、不十分な歯髄保護などが考えられます。また、すでに神経を取っている歯の根の再治療は感染源の取り残し、不十分な根管治療、隙間からの細菌の侵入による再感染等が考えられます。
・再治療にならないための、適切な歯科医師の選び方とは?
虫歯の治療も、歯髄保護も、神経を取る治療も、感染してしまった根の治療も、いずれも大変手間のかかる精度の要求される治療です。特に不幸にして神経を取る場合や感染してしまった根の治療は「根管治療」と呼ばれ歯内療法分野の中心となる治療です。技術の差がどうしても成功率の差となって現れます。再治療が繰り返された歯の末路は抜歯となります。再治療の少ない成功率の高い治療を求めると歯内療法の専門医を選ぶのが良いと考えます。
本プレスリリースは発表元が入力した原稿をそのまま掲載しております。また、プレスリリースへのお問い合わせは発表元に直接お願いいたします。
このプレスリリースを配信した企業・団体

- 名称 一般社団法人日本歯内療法学会
- 所在地 東京都
- 業種 医療サービス
- URL https://jea-endo.or.jp/
過去に配信したプレスリリース
<日本歯内療法学会 ニュースレターvol.2 >「歯科専門医制度」最新情報
2021/1/22
<日本歯内療法学会 ニュースレターvol.1>コロナ禍における歯科受診のあり方
2020/12/23

















